A doença descompressiva (DD ou DCI) resulta da saída de gás da solução nos fluidos e tecidos corporais quando um mergulhador sobe muito rapidamente. Isso ocorre porque a diminuição da pressão diminui a solubilidade do gás no líquido. Além disso, a expansão do gás nos pulmões pode levar à ruptura alveolar, também conhecida como Síndrome de hiperinsuflação pulmonar (POIS em inglês), que pode, por sua vez, resultar em embolia gasosa arterial (AGE em inglês).
A dor articular é a queixa mais comum na DD, principalmente no cotovelo, ombro, quadril e joelho. O bloqueio dos vasos resulta em isquemia e infarto dos tecidos além da obstrução, e alterações inflamatórias podem levar ao extravasamento para os tecidos, resultando em edema e comprometendo ainda mais a circulação.
A pele envolvida apresenta uma aparência manchada conhecida como “cutis marmorata”. No sistema linfático, as bolhas podem resultar em linfedema regional. Casos mais graves podem envolver o cérebro, a medula espinhal ou o sistema cardiopulmonar. As manifestações neurológicas podem incluir déficits sensoriais, hemiplegia, paraplegia, parestesias e neuropatias periféricas.
Os possíveis efeitos cardiopulmonares incluem êmbolos gasosos pulmonares maciços ou infarto do miocárdio. A doença descompressiva é tratada com recompressão em câmara de até 18m ou mais profunda, associada à respiração hiperbárica de oxigênio. Nos Estados Unidos, esta terapia é geralmente orientada por uma Tabela de Tratamento da Marinha. Estas tabelas são muito eficazes, especialmente quando a recompressão é iniciada imediatamente.
Introdução
Na superfície terrestre, o corpo humano está exposto a uma pressão ambiente que é o resultado das pressões parciais combinadas de todos os gases da atmosfera terrestre. Ao nível do mar, a força desta pressão é descrita como 1 atmosfera absoluta (ATA). À medida que o mergulhador desce, a exposição ao aumento da pressão força a dissolução de mais gás nos fluidos e tecidos corporais, conforme descrito pelas leis do gás natural.
Ao subir pela coluna de água, a solubilidade diminui novamente. A subida rápida pode causar formação de bolhas e doença descompressiva (DD) ou ruptura alveolar (“Síndrome de hiperinsuflação pulmonar”), com bolhas resultantes na circulação arterial (embolia gasosa arterial.
O tratamento consiste na recompressão em câmara com ar e oxigênio 100%. Bolhas podem se formar nos vasos sanguíneos, onde podem causar isquemia e infarto, e nos tecidos, onde podem iniciar uma resposta inflamatória. Alterações inflamatórias podem levar ao extravasamento para os tecidos, comprometendo ainda mais a circulação e resultando em edema.
As exposições hiperbáricas (situações onde existem pressões elevadas) podem ocorrer durante projetos de construção e abertura de túneis, em instalações de tratamento de oxigênio hiperbárico e na aviação. O aviador está sujeito ao mesmo problema que os mergulhadores, exceto que a situação é invertida, formam-se bolhas na subida, devido à diminuição da pressão e à supersaturação.
Retornar ao solo aumenta a pressão e é análogo à recompressão. No entanto, os sintomas de DD podem ocorrem após retornar ao solo e às vezes requerem recompressão adicional.
O mergulho recreativo é o tipo mais comum de exposição hiperbárica, especialmente desde o crescimento explosivo do mergulho esportivo (aparelho respiratório subaquático autônomo) na última década. O tratamento com oxigênio hiperbárico (HBO) está ganhando popularidade como terapia definitiva para um número crescente de doenças, incluindo doença descompressiva, AGE, envenenamento por CO, infecções por clostrídios, lesões por esmagamento, úlceras diabéticas nas pernas, falhas de enxertos de pele, osteomielite refratária, queimaduras térmicas, necrosantes. infecções de tecidos moles e osteorradionecrose.
Cabe aos médicos estar totalmente familiarizados com o diagnóstico e tratamento da doença descompressiva, especialmente porque a câmara hiperbárica é agora amplamente reconhecida como eficaz na reversão das alterações por vezes mortais que ocorrem com a DCI.
Terminologia e Física Hiperbárica
Ao nível do mar, o corpo está exposto a 1 ATA de pressão. Isso também é expresso como 760 milímetros de mercúrio (mm Hg), 10 metros de água do mar ou 14,7 libras por polegada quadrada (psi). A pressão atmosférica normal de 1 ATA é na verdade um ponto de referência. Quando se afirma que a pressão arterial sistólica é de 120 mm Hg, estamos na verdade dizendo que ela está 120 mm Hg acima da do ambiente circundante que é de 880 mm Hg (pressão absoluta).
A pressão arterial sistólica é uma pressão “manométrica”, o que significa que a pressão exibida é a pressão real menos o 1 ATA constante da pressão atmosférica. Por analogia, o medidor de profundidade de um mergulhador indica “0” na superfície, mas ele está exposto a 1 ATA ou o mesmo que 10 metros debaixo d’água ele estará sob 2 atmosferas de pressão absoluta.
Um espaço cheio de líquido ou um órgão sólido não mudará de tamanho à medida que a pressão muda porque os fluidos não são compressíveis. Um espaço com paredes elásticas preenchido com ar mudará de forma de acordo com a lei de Boyle, que afirma que o volume de gás é inversamente proporcional à pressão absoluta (Fig. 1).
Por exemplo, um balão cheio com um pé cúbico de ar na superfície (1 ATA) encolheria para um volume de meio pé cúbico se levado a uma profundidade de 10 metros (2 ATA), e a um quarto de um pé cúbico a 30 metros (4 ATA).

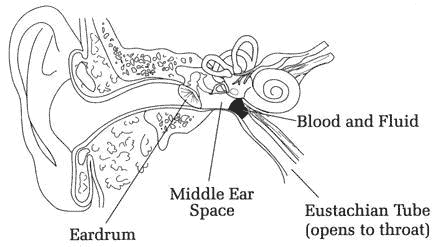
Os órgãos cheios de gás – como o ouvido médio ou os pulmões – têm apenas uma capacidade limitada de alterar o seu volume. Contanto que a quantidade de gás dentro do espaço seja ventilada para compensar as mudanças na pressão, não há problemas. Assim, os mergulhadores são ensinados a expirar na subida – caso contrário, o ar em expansão pode romper os delicados alvéolos – e a limpar os ouvidos na descida, o que adiciona gás aos ouvidos médios para evitar o colapso.
Se esta equalização não for realizada, ocorre “barotrauma” – um “aperto de orelha” (Fig. 2) no caso da orelha, e ruptura de alvéolos ou POIS e possivelmente AGE no caso do pulmão.
A lei de Henry e a lei de Dalton são fundamentais para a compreensão da doença descompressiva. A lei de Henry afirma que, a uma determinada temperatura, a quantidade de gás que se dissolverá num líquido é diretamente proporcional à pressão parcial do gás. A Lei de Dalton afirma que a pressão de um gás é a soma das pressões parciais de todos os gases presentes.
O nitrogênio, que compreende 78% do gás atmosférico e é biologicamente inerte, é o gás que leva à patologia, pois segue as leis dos gases nos vasos e órgãos de um mergulhador humano. À medida que um mergulhador que respira o ar de um tanque desce, o aumento da pressão faz com que mais nitrogênio entre em seus tecidos do que estava presente na superfície.
Se uma quantidade suficiente de nitrogênio entrar na solução e o mergulhador retornar à superfície muito rapidamente, o excesso de gás não terá chance de ser eliminado gradualmente através dos pulmões. O nitrogênio então sairá da solução e entrará na fase gasosa – bolhas, que se formam no sangue e nos tecidos do corpo. Essas bolhas são responsáveis pela entidade clínica que chamamos de doença descompressiva (DD).
Doença Descompressiva
Fisiopatologia
A quantidade de nitrogênio que se difunde nos tecidos corporais durante um mergulho depende da profundidade do mergulho e da duração da exposição. Na subida, à medida que o corpo experimenta uma rápida redução na pressão ambiente, gases biologicamente inertes que estão dissolvidos nos tecidos podem sair da solução como bolhas se o mergulhador não permitir o tempo adequado para que o excesso de nitrogênio seja eliminado através da respiração. Para mergulhos repetitivos, o mergulhador deve considerar o nitrogênio retido de mergulhos anteriores para selecionar um cronograma de descompressão seguro.
Veja a espuma borbulhante de CO2 que sai da solução devido à diminuição repentina de pressão que ocorre quando você abre uma lata de refrigerante. As bolhas no corpo podem se formar no sangue venoso, no sistema músculo-esquelético ou em outros tecidos do corpo; a doença descompressiva é a condição clínica resultante.
Manifestações Sistêmicas
A doença descompressiva, como seria de esperar, é uma doença multissistêmica. A dor nas articulações é a queixa mais comum na DD, sendo a dor nas articulações do cotovelo, ombro, quadril e joelho os locais mais prevalentes. A pele pode estar envolvida, apresentando uma aparência manchada conhecida como “cutis marmorata”. ”(Fig. 3).
Bolhas no sistema linfático podem resultar em linfedema regional. Casos de doença descompressiva limitada a manifestações musculoesqueléticas, cutâneas ou linfáticas são frequentemente chamados de DD Tipo I.

Casos mais graves podem envolver o cérebro, a medula espinhal ou o sistema cardiopulmonar. As manifestações neurológicas podem incluir déficits sensoriais, hemiplegia, paraplegia, parestesias e neuropatias periféricas.[8] Os possíveis efeitos cardiopulmonares incluem êmbolos gasosos pulmonares maciços ou infarto do miocárdio.
A doença descompressiva com sintomas neurológicos ou cardiopulmonares é frequentemente referida como DD Tipo II. Os sintomas de apresentação da DD são influenciados pela profundidade do mergulho e pelo tempo de fundo do mergulho, pelo gás inerte respirado, pela adequação da descompressão e pelo atraso na apresentação.
O Manual de Mergulho da Marinha dos Estados Unidos observa que a maioria dos casos de DD envolve dor musculoesquelética. Thalmann e colegas relataram que mesmo séries de mergulhos experimentais relativamente arriscados conduzidas pela Marinha para desenvolver novas tabelas de descompressão e programas de computador de descompressão tiveram uma predominância de sintomas do Tipo I (106 casos de Tipo I em comparação com 37 casos de Tipo II DSC).
Em contrapartida, os relatos recreativos apresentam maior incidência de sintomas mais graves. Kizer publicou uma série de 50 casos e observou 24 pacientes com DD Tipo I e 26 com DD Tipo II. Pescadores mergulhadores em Cingapura com um atraso significativo na recompressão tiveram uma incidência muito maior de casos graves do que relatos anteriores, com 47 de 58 pacientes apresentando DD Tipo II.
Prevenção
Perguntas importantes para os mergulhadores incluem “com que rapidez devo subir ?” e “quanto tempo devo permanecer na superfície entre os mergulhos ?”
As diversas tabelas de mergulho desenvolvidas por agências governamentais e de instrução de mergulho tentam responder a estas questões. As Tabelas de Descompressão da Marinha dos Estados Unidos foram compiladas após estudar o efeito da descompressão em homens jovens e em boa forma e descobriu-se que, em alguns casos, não se aplicam ao mergulhador recreativo médio.
Estas tabelas estão sendo revisadas; as agências de treinamento PADI no Canadá, o DCIEM (Instituto de Defesa e Civil de Medicina Ambiental) (Tabela I), e a NAUI (Associação Nacional de Instrutores Subaquáticos) (Tabela II, III, IV, e V), possuem diferentes tabelas de mergulho que tentam atender a essa necessidade de horários de descompressão mais conservadores. Isto é conseguido em parte reduzindo o tempo de fundo permitido para mergulho não descompressivo (mergulho No-D).
A adesão às tabelas de descompressão e computadores de mergulho apropriados reduz o risco de DD, mas não o elimina totalmente. Muitos casos de DD foram relatados em mergulhadores que foram descomprimidos em estrita conformidade com as tabelas publicadas. Na Marinha, a incidência de DD é relatada de forma variada entre 0,01% e 1,25%.[3]
Tanto os computadores como as tabelas de mergulho são ferramentas que podem ajudar o mergulhador a compreender os perfis de mergulho que está realizando. O cumprimento dos horários de mergulho não garante que a DD não ocorrerá. “Não importa quais tabelas de mergulho você não usa” é uma frase apropriada cunhada por Neuman. Os mergulhadores em águas rasas correm menos riscos, mas ainda podem ficar saturados de nitrogênio se usarem mais de um tanque de ar comprimido e ainda precisarão liberar gás à medida que sobem na coluna de água.
Tratamento
A doença descompressiva é tratada com recompressão em uma câmara de até 18 metros ou mais profunda, associada à respiração hiperbárica com oxigênio. Nos Estado Unidos, essa terapia geralmente é orientada por uma Tabela de Tratamento da Marinha. Essas tabelas são muito eficazes, especialmente quando a recompressão é iniciada imediatamente.
O objetivo da terapia prescrita nas Tabelas de Tratamento da Marinha é duplo: promover a eliminação de gases inertes e ajudar a causar a diminuição do tamanho das bolhas. O tratamento descrito nas tabelas também fornece oxigênio aos tecidos danificados, trata os danos às plaquetas e à coagulação e permite a excreção de metabólitos nocivos. O oxigênio reduz o edema do SNC e fornece um alto gradiente de oxigênio (2.000 mm Hg) para os tecidos isquêmicos.
Específicos: Tratamento de recompressão da doença descompressiva
Primeiro, é importante reservar um tempo para um exame clínico cuidadoso, porque a verdadeira DD Tipo I sem outras manifestações é muito rara e os testes diagnósticos são de pouco valor.
A terapia inicial para DD Tipo I e Tipo II é o tratamento em câmara com Tabela de Tratamento da Marinha 6 (Tabela VI). A Tabela 6 indica recompressão a 18 metros por 285 minutos, com períodos intermitentes de respiração de oxigênio e lenta “subida à superfície”. (As tabelas de mergulho indicam aumentos de pressão com a palavra “descida” e diminuições com “subida”. Elas também fornecem seus valores de pressão em equivalentes de profundidade.) Os períodos de respiração de oxigênio são divididos em intervalos para evitar toxicidade de O2 (Tabela VI ). Se ocorrerem convulsões de O2, desligue o O2 por 15 minutos e continue o tratamento.
No caso de resposta insatisfatória às Tabelas de Tratamento padrão da Marinha 6A (Tabela VII) ou 6 (Tabela VI), a Tabela de Tratamento 6 (Tabela VI) pode ser estendida para períodos adicionais de respiração de oxigênio a 18 ou 9 metros. Se você estiver seguindo a Tabela de Tratamento 6A (Tabela VII) e não houver resolução ou o paciente estiver piorando na subida, tente a Tabela de Tratamento 4 (Tabela VIII), que indica permanecer a 52 metros por 2 horas – depois vá para a Tabela 6 em 18 metros pés com extensões, se necessário.
A Tabela de Tratamento 7 (Tabela IX) é usada para DD ou AGE piorada ou não resolvida. É um tratamento longo, complicado e perigoso e não deve ser utilizado a menos que haja suporte adequado disponível. Se tudo mais falhar, ligue para a Divers Alert Network (DAN) em vez de criar sua própria mesa de tratamento.
Mesmo após um tratamento “bem-sucedido”, algumas pessoas apresentam recaída dos sintomas. As recorrências são tratadas com a Tabela de Tratamento 5 (Tabela X) ou Tabela de Tratamento 6 (Tabela VI) uma ou duas vezes ao dia até que nenhuma melhora adicional seja observada pelo diretor médico da instalação. Evidências recentes indicam que defeitos neurológicos persistentes podem ser diminuídos por tratamentos repetitivos nas Tabelas de Tratamento da Marinha 5, 6 (Tabelas X, VI) ou mesmo com oxigênio a 100% a 9 metros por 90 minutos. Voar deve ser evitado por um período de 72 horas após o tratamento para DD ou AGE.
O equipamento que pode ser necessário no ambiente de pressão alterada inclui ventiladores, coletores de bolhas e bombas para uso com cateteres intravenosos, balonetes de tubo endotraqueal que inflam com água e, se forem necessários drenos torácicos, o paciente deve ser ventilado durante a descida usando calibre #18 1 Agulha de 1/2”.
Embolia Gasosa Arterial
Fisiopatologia
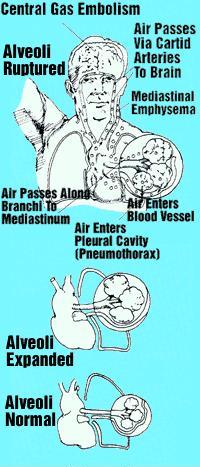
A embolia gasosa arterial (AGE) é outro distúrbio no qual pode ocorrer formação de bolhas no sistema vascular. As bolhas no AGE não se originam da supersaturação de gases no sangue e nos tecidos, mas da ruptura dos alvéolos devido ao barotrauma da subida. As bolhas entram no sistema venoso pulmonar e são transportadas para o coração e para a circulação sistêmica arterial.
Sintomas sistêmicos
Como seria de esperar, a maioria dos sintomas deste distúrbio está localizada na circulação cerebral (Fig. 4), com embolização ocasional nas artérias coronárias causando parada cardíaca. Classicamente, a apresentação é a de início súbito de inconsciência minutos após atingir a superfície após um mergulho – houve algum motivo pelo qual o mergulhador subiu com a glote fechada (inconsciência, pânico, explosão da roupa seca, perda de peso, mau funcionamento da flutuabilidade compensador).
Outras apresentações possíveis incluem déficits motores e/ou sensoriais hemisféricos, confusão e convulsões. Alterações nervosas periféricas e dor musculoesquelética não fazem parte do complexo de sintomas do AGE.
Tratamento
O manejo geralmente é semelhante ao da DD – a recompressão e a OHB são indicadas em todos os casos o mais rápido possível.
Específicos
Tratamento de recompressão de embolia gasosa. Em contraste com o tratamento da doença descompressiva, não se deve atrasar a investigação diagnóstica ou a avaliação clínica extensa. Em vez disso, a primeira questão é se deve utilizar a Tabela de Tratamento 6A ou 6 (Tabelas VII, VI). Se houver um atraso superior a 4 horas, a Tabela de Tratamento 6 (Tabela VI) deve ser utilizada inicialmente e depois prosseguir para a 6A (Tabela VII) dependendo da resposta clínica.
A Tabela de Tratamento 6A (Tabela VII) permite compressão rápida até 52 metros e é usada para embolias aéreas maiores. Se tal câmara não estiver disponível, então deve-se usar uma câmara 3 ATA.
Para aqueles pacientes que não respondem à Tabela 6 da Marinha (Tabela VI), outras opções estão disponíveis: Tabela Tratamento 4 da Marinha dos EUA (Tabela VIII) ou Tabela Comex, que prescreve 30 minutos respirando mistura de O2 / N2 50 / 50 a 30 metros. Devem ser evitados esquemas de tratamento não comprovados, mas as extensões das tabelas não são experimentais e devem ser utilizadas conforme necessário.
Referências
Polak B, Adams H: Traumatic air embolism in submarine escape training. U.S. Naval Med. Bull. 30: 165-177, 1932.
Francis TJR, Smith D (eds): Describing Decompression Illness. Bethesda, Undersea and Hyperbaric Medical Society, 1987.
Boyle R: New pneumatic experiments about respiration. Phil. Trans. R. Soc. London 5: 2011-2031, 1670.
Vann RD, Thalmann ED: Decompression physiology and practice, in Bennett PB, Elliott DH (eds): The Physiology and Medicine of Diving. London, WB Saunders, 1993, ed 4, pp 376-432.
Elliott DH, Moon RE: Manifestations of the decompression disorders, in Bennett PB, Elliott DH (eds): The Physiology and Medicine of Diving. London, WB Saunders, 1993, ed 4, pp 481-505.
Flynn ET: Decompression sickness, in Camporesi EM, Barker A (eds): Hyperbaric Oxygen Therapy: A Critical Review. Bethesda. Undersea and Hyperbaric Med. Soc. , 1991, pp 55-74.
Francis TJR, Gorman DF: Pathogenesis of the decompression disorders, in Bennett PB, Elliott DH (eds): The Physiology and Medicine of Diving. London, WB Saunders, 1993, ed 4, pp 454-480.
US Navy Diving Manual. Commander Naval Sea Systems Command Publication 0994-LP-001-9010. Washington DC, US Government Press, 1993, Revision 3, Vol 1, Chapter 8.
Thalmann ED, Buckingham IP, Spaur WH: Testing of Decompression Algorithms for Use in the US Navy Underwater Decompression Computer (Phase I). US Navy Experimental Diving Unit Report 11-80, 1980.
Thalmann, ED: Phase II Testing of Decompression Algorithms for Use in the US Navy Underwater Decompression Computer, US Navy Experimental Diving Unit Report 1-84, 1984.
Thalmann ED: Development of a Decompression Algorithm for Constant 0.7 ATA Oxygen Partial Pressure in Helium Diving. US Navy Experimental Diving Unit Report 1-85, 1985.
Thalmann ED: Air-N2O2 Decompression Algorithm Development. US Navy Experimental Diving Unit Report 8-85, 1986.
Kizer KW: Delayed treatment of dysbarism: A retrospective review of 50 cases. JAMA 247: 2555-2558, 1982.
Yap CL: Delayed decompression sickness–the Singapore experience, in Proc Joint S Pacific Underwater Med Soc and Republic Singapore Navy Underwater Med Conf. SPUMS J Suppl, 1981.
Kindwall EP: Decompression sickness. In: Davis JC, Hunt TK (eds): Hyperbaric Oxygen Therapy. Bethesda, Undersea Medical Society, 1977, pp 125-140.
Butler FK, Pinto C: Progressive Ulnar Palsy as a late complication of decompression sickness. Annals Emerg Med 15: 738-741, 1986.
Air decompression, in Department of the Navy: US Navy Diving Manual, NAVSHIPS 0994-001-9010, Vol 1. Air Diving. Washington, DC: Department of the Navy, 1991 pp 7-1 to 7-24.
Behnke, AR: Analysis of Accidents occurring in training with the submarine “lung”. U.S. Naval Medical Bull. 30: 177-184, 1932.
Schaefer KE, Nulty WP, Carey C, et al: Mechanisms in development of interstitial emphysema and air embolism on decompression from depth. J. Appl. Physiol. 13: 15-29, 1958.
Malhotra MC, Wright CAM: Arterial air embolism during decompression and its prevention. Proc. R. Soc. Med. B154: 418-427, 1960.
Mader JT, Hulet WH: Delayed hyperbaric treatment of cerebral air embolism. Arch. Neurol. 36: 504-505, 1979.
Catron PW, Dutka AJ, Biondi DM, et al: Cerebral air embolism treated by pressure and hyperbaricoxygen. Neurology. 41: 314-315, 1991
Nota

Ernest S. Campbell
Médico cirurgião com anos de experiência, possuindo diversas especialidades médicas, sendo uma grande referência no mercado internacional do mergulho.
Membro de várias entidades norte americanas como a Undersea & Hyperbaric Medical Society (UHMS), e foi responsável pela área de educação e treinamento da DAN nos Estados Unidos.



